Гид по сердцу: признаки болезней, как лечить, как предотвратить, как спастись в сложной ситуации
---

Елена Кобелева врач-кардиолог, главный врач клиники «Семь докторов» рассказывает все, что нам интересно знать о сердце и сердечно-сосудистой системе.
Елена Кобелева начинала свою карьеру в областном кардиодиспансере, где проработала 11 лет, после этого работала медицинским директором в частной кардиоклинике на базе которой открыли первую частную ангиографическую лабораторию, был поставлен ангиограф, где выполнялась коронарография, ангиопластика. Затем работа заведующей кардиологическим отделением в клинике «Медем», заместителем главного врача по амбулаторно-поликлинической работе. Теперь Елена трудится главврачом клиники «7 докторов» (Спб).
Кардиологические заболевания – одна из главных причин смерти
Заболевания сердечно-сосудистой системы – одна из самых частых причин преждевременной смерти в современном обществе. Проблема эта очень актуальная, и год от года она становится все острее. Когда я начинала работу, мужчины в возрасте около 40 лет с инфарктами были большой редкостью, мы каждый такой случай обсуждали, разбирали на областных консилиумах.
На сегодняшний день, к сожалению, мужчина в 40 лет с инфарктом стал уже такой обыденной ситуацией, с которой доктор регулярно встречается в каждом кардиологическом стационаре. Поэтому проблема растет, и смертность увеличивается.
Причины «молодого» инфаркта
На мой взгляд, причин тут много и они работают в комплексе, каждая вносит свой вклад. В первую очередь, это всем известные факторы риска развития сердечно-сосудистых заболеваний: артериальная гипертензия (стойкое повышенное артериальное давление от 140/90 и выше), курение, высокий уровень холестерина, избыточный вес. Наследственность, безусловно, также играет роль в факторах риска.
Чем вредно повышенное давление
В связи с особенностями современной жизни, когда у нас растет напряжение и стресс, все большее количество людей испытывают повышенное артериальное давление. При этом совершенно необязательно, чтобы человек явно ощущал свое повышенное давление, он может его вообще не чувствовать, не контролировать и никак не снижать.
Повышенное давление – причина микротравматизации сосудистых стенок, образования атеросклеротических бляшек, формирование спонтанных тромбов, которые закупоривают сосуды.
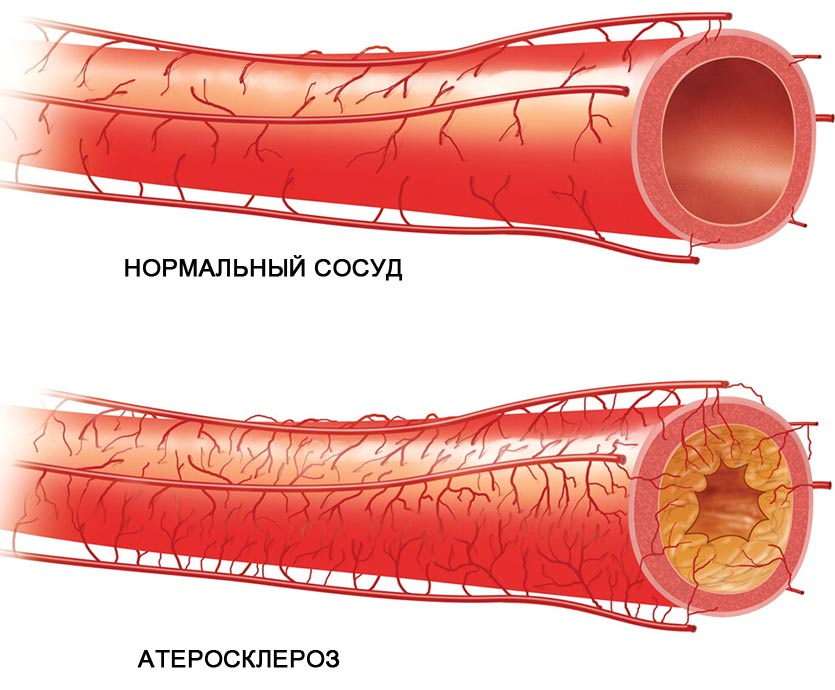
Влияние курения на сердечно-сосудистую систему
Курение – очень важный фактор риска. На самом деле, не зря борьбе с курением уделяется внимание во всем мире, но, к сожалению, несмотря на принятые законодательные ограничения по курению, в России количество курильщиков снижается не так сильно.
Если рассказать в упрощенном виде, то механизм пагубного воздействия курения такой: токсичные вещества, смолы, никотин оказывают микроповреждающее воздействие на эндотелий, который выстилает сосуды. Это повреждение провоцирует регенераторные процессы в сосуде.
Эти процессы, с одной стороны, являются защитными. С другой стороны, происходит процесс активации клеточных элементов, которые начинают разрастаться, чтобы залатать повреждение в сосуде, и все это приводит или к утолщению мембраны и формированию атеросклеротической бляшки, или, если повреждение большое, к накоплению тромбоцитов, склеиванию, и в конечном итоге к тромбозу. По сути защитные действия организма от последствий курения провоцируют у человека патологические процессы.
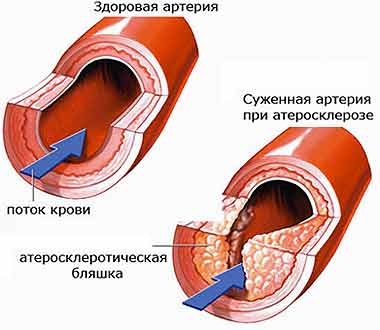
И артериальная гипертензия, и курение, и избыточный вес, и повышенный холестерин напрямую воздействуют на стенки сосудов, что в конечном итоге приводит к прогрессированию атеросклероза.
Вклад генетики в сердечно-сосудистые заболевания
Вклад генетики достаточно велик, доктор всегда должен выяснять наследственную предрасположенность к сердечно-сосудистым заболеваниям.
Считается, что если у матери пациента инфаркт был раньше, чем в возрасте 65 лет, то это рано, у отца рано считается инфаркт до 55 лет. Точно так же и гипертония во многом имеет наследственную предрасположенность, и, как правило, если родители гипертоники, то у детей гипертензия вполне вероятна. Есть, конечно, и более тонкие факторы: можно делать сложные генетические анализы, при которых анализируется гиперхолестеринемия, фактор коагуляции, склонность к тромбообразованию.
Поэтому да, генетика важна. Человек должен знать о своей генетической предрасположенности, должен понимать, что если из-за генетики он в группе риска, то нужно внимательнее относиться к себе, снижать вклад других негативных факторов (курение, ожирение, стресс).

Что можно определить с помощью исследования и как определить предынфарктное состояние
Есть стандартное кардиологическое обследование: ЭКГ, УЗИ сердца, суточное мониторирование, пробы с нагрузкой. На ЭКГ и при суточном мониторировании мы можем выявить нарушения ритма и, так называемые, ишемические изменения, то есть нарушения питания сердца.
При эхокардиографии (УЗИ сердца) врач смотрит размеры, сократимость сердца, пороки развития. Есть еще такой важный показатель, как диастолическая дисфункция – это нарушение жесткости миокарда, когда сердце плохо расслабляется.
Нарушение расслабления – достаточно ранний признак проблем в работе сердца, очень типичный для гипертоников. Из-за высокого давления, сопротивления в сосудах, сердцу надо интенсивнее работать, чтобы выбрасывать кровь, значит, и сердечная мышца начинает утолщаться – как увеличиваются под постоянной нагрузкой любые мышцы. И вроде бы это компенсаторный механизм, но дело в том, что со временем это утолщение частично достигается не только за счет мышечного волокна, но и за счет соединительной ткани.
Поэтому растет жесткость, сердце вроде бы сокращается еще хорошо, а расслабляется уже замедленно. И это, в свою очередь, может приводить к сердечной недостаточности.
В кардиологии еще существует такой метод как проба с физической нагрузкой, которая позволяет исключить какие-то скрытые проблемы сердечно-сосудистой системы. Мы смотрим состояние сердечно-сосудистой системы в работе (на велотренажере или беговой дорожке) при физической нагрузке. Уровень нагрузки рассчитывается индивидуально в зависимости от возраста. Считается, что при достижении такой частоты пульса, если есть какие-то скрытые проблемы с сосудами, то с вероятностью в 97% мы получим изменения на электрокардиограмме или при параллельном ультразвуковом исследовании.
Все эти методы позволяют определить уже имеющуюся патологию и выявить факторы риска. При этом будет инфаркт или нет сказать абсолютно определенно по итогам амбулаторного исследования невозможно.
Как происходит инфаркт
Кроме таких хронических процессов, как атеросклероз сосудов, микроповреждения, есть процессы спонтанные, острые. Например, у человека затяжной спазм сосудов – это может очень быстро провоцировать развитие тромба, который закупоривает сосуд и дает инфаркт.
Или стресс, скачок давления, микроповреждение, быстрое образование тромба и инфаркт. Предугадать развитие острых механизмов врачи не в состоянии, только оценить факторы риска.
Как можно определить, в каком состоянии находятся сосуды
Не проникая непосредственно в сосуды, посмотреть, в каком они состоянии можно с помощью компьютерной томографии (КТ) сердца.
Сейчас получила активное развитие КТ сердца с определением коэффициента кальцификации. Эта методика называется «кальций-скоринг». Исследование показывает наличие кальция в сосудах на достаточно ранних стадиях. Было показано, что если коэффициэнт кальцификации меньше уровня 100 пунктов, то вероятность того, что у человека есть проявление ишемической болезни сердца, очень низкая, порядка 1-2%.
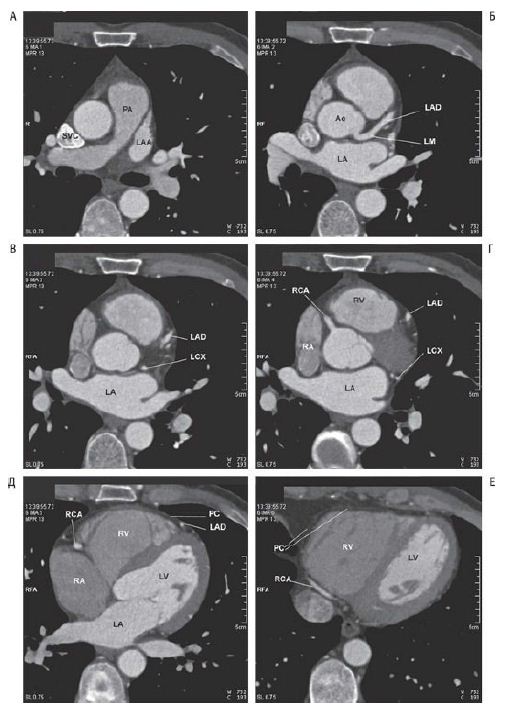
Так выглядит КТ сердца
Если у человека боли в сердце, а пробы с физической нагрузкой, суточное мониторирование не выявляет изменений и КТ сердца показывает коэффициент кальцификации меньше 100, то у пациента скорее всего болит не сердце, а что-то другое. Это могут быть боли связанные с корешковым синдромом или патологией желудка.
А вот если у пациента нетипичные жалобы, но мы делаем КТ сердца и получаем коэффициент кальцификации, например, 350 – это тревожный результат. В этом случае нужно делать коронарографию, исследование с прямым контрастированием коронарных сосудов. И, скорее всего, там будут выявлены значительные изменения, которые могут потребовать дальнейшего, в том числе хирургического, лечения.
Вреден ли кальций для сердца?
Все вышесказанное вовсе не означает, что кальций может быть вреден для организма или что чрезмерное потребление витаминов с кальцием может как-то повредить сердечно-сосудистой системе. Дело в том, что кальций – очень интересный микроэлемент, он у нас и в костях, и в соединительной ткани, он существует и внутриклеточно, регулирует функционирование клеточных мембран. Употребление препаратов кальция по медицинским показаниям не приведет к кальцинозу сосудов.
В то же время есть такая группа лечебных препаратов, которые называются антагонистами кальция, они блокируют кальций на уровне клеточных мембранах, регулируют клеточной сократимость мышечного волокна. Такие препараты не вымывают кальций из организма, как думают некоторые пациенты.
Как распознать опасную для жизни острую ситуацию и что делать
Я бы выделила несколько острых состояний с точки зрения кардиологии:
1. Высокое давление. Его, безусловно, надо снижать. Резкий скачок давления может вызвать инсульт, мозговые или сосудистые катастрофы. Снижают давление самыми обычными препаратами – это, как правило, или Коринфар, или Капотен.
Если человек пожилой, после 70 лет, то снижать давление надо более плавно. Резкое снижение давления – это ухудшение мозгового кровотока. В идеале в этом случае надо снижать давление на 20% от исходного. Давление после принятия препаратов снизится в ближайшие минут 15-20. Не нужно беспорядочно принимать все имеющиеся таблетки.
Есть также «народные», рефлекторные методы, которые тоже помогут: например, грелка к ногам. Перераспределение крови, расширение сосудов снизит давление и позволит подождать, пока начнут работать лекарства.
В любой ситуации, при болях в области сердца или при высоким давлением, не будут лишними привычные мягкие успокаивающие препараты. Если человек имеет у себя в аптечке, например, валериану, их всегда лучше принять.
2. Боли в области сердца. Что касается болей в сердце, это вопрос, который я хотела бы конкретизировать.
Опасные боли связаны именно с ишемической болезнью сердца, с непроходимостью сосудов, так называемые стенокардические – такие боли имеют определенные характеристики. Как правило, это боли за грудиной, сжимающего характера, не ноющие и колющие. Это боли очень тяжело переносимые эмоционально, вызывающие острое чувство тревоги и страха.
Как правило эти опасные боли провоцируются физической нагрузкой. Что имеется в виду: вот, например, человек быстро пошел и у него задавило в груди. Остановился – и вроде как стало легче. Боли непосредственно связанны с нагрузкой и происходят сразу же во время нее.
А не так: целый день работал, пришел вечером домой, и что-то ноет или под лопаткой колет. Эти ощущения чаще связаны с повышенным давлением, мышечными спазмами или какими-то корешковыми болями. Такие отсроченные боли вряд ли являются сердечными.
Важно подробно на этом остановиться, потому что всем известное средство от болей за грудиной – нитроглицерин, на самом деле не такое уж безобидное. Нитроглицерин, принятый под язык, резко снижает давление. Пожилой человек может взять нитроглицерин под язык и упасть в обморок, потому что резко упало давление.
Если человек уже знает свою болезнь, знает, что приступ связан с ишемической болезнью сердца, тогда, конечно, нужно принять нитроглицерин, а если боли еще и очень затяжные, нужно дополнительно принять аспирин – для профилактики тромбообразования, и вызвать скорую помощь.
Если же человек исходно не имел ишемической болезни сердца то, честно говоря, с нитроглицерином надо быть аккуратным. Если ситуация не очень известна, я бы рекомендовала лучше успокаивающие средства, обезболивающие и, конечно, обратиться к врачу.
Может ли болеть сердце от переживания / стресса
Реакция человека на стресс типичная во всем организме: выброс адреналина и норадреналина, компонентов, которые могут вызывать мышечные сокращения, спазм сосудов.
В принципе, болевые ощущения в области сердца могут возникать на фоне стрессовой ситуации, и эти боли могут быть связаны с различными причинами: скачок давления на фоне спазма сосудов (он может вызывать ноющие длительные неприятные ощущения в области сердца). Спазм коронарных сосудов может привести к развитию приступа стенокардии.
Могут спазмироваться мелкие межпозвонковые мышцы, межреберные – это может провоцировать болевые ощущения, связанные с ущемлением мелких нервных окончаний. Это могут быть боли не сердечного происхождения, а просто в грудной клетке в области сердца.
Тут все зависит от того, какого характера боль. Клиническая ситуация очень важна, врач узнает подробности: как болит, где болит, в связи с чем болит.
Что делать, если сосуды сильно закупорены
Есть два варианта. Например, если по итогам исследований обнаружено сужение крупного сердечного сосуда, его безусловно надо расширять. Делают это во время хирургической операции с помощью ангиопластики и стентирования: вводят в сосуд сердечный баллон, расширяют, а после этого ставят туда небольшой каркас из тонкой сеточки.
В острой ситуации эта помощь оказывается по системе ОМС. Доказано, что такая активная тактика у пациента с острым коронарным синдромом (или уже наступившим инфарктом) значительно улучшает жизненный прогноз и снижает смертность. Проще говоря, такая операция может спасти жизнь. Это то, что касается именно острой ситуации, инфаркта.
Если же у пациента есть хронически существующая стенокардия, болевые ощущения, связанные с ишемической болезнью сердца или просто выявлено сужение сосудов, но еще нет явных проявлений и нет инфаркта, пациента можно вести консервативно, то есть, лечить его таблетками, физически тренировать, уменьшать влияние негативных факторов. И, в принципе, в долгосрочной перспективе получим те же результаты, что и с операцией.
В этой ситуации используются несколько групп медикаментов: антиагреганты, которые разжижают кровь и улучшают проходимость крови через мелкие сосуды (например, аспирин), и так называемые статины – лекарства, которые снижают уровень холестерина. Статины не просто снижают холестерин, у них имеются плейотропные эффекты: улучшение состояния внутренней выстилки сосудов эндотелия, его реактивность. Статины – второе основное лекарство, которое надо принимать пациенту с проявлениями ишемической болезни сердца и повышенным холестерином. Причем, прием этот должен быть постоянным, всю жизнь.
Риски побочных эффектов у статинов ничуть не выше, чем у всех остальных лекарств. Их принимают очень широко с 80-х годов ХХ века. Для лечения, безусловно применяют и другие группы препаратов, в зависимости от конкретной клинической ситуации.
Влияние анаболических стероидов на сердце
Во-первых, действительно, из-за стероидов увеличивается мышечная масса человека и в том числе и масса сердца, возникает гипертрофия, которая приводит к тому, что гипертрофированная мышца сердца начинает хуже расслабляться, что приводит к появлению последующих изменений в сердце.
Когда растет сопротивление, предсердие, как правило, не гипертрофируется, там не возникает большей толщины. И из-за роста общего размера сердца, оно вынужденно растягивается. Из-за этого растяжения оно становится более электрически нестабильным, и это само по себе провоцирует нарушение ритма сердца. У спортсменов и у людей, принимающих стероиды из-за этого перерастяжения предсердия и гормонального дисбаланса могут появляться определенные электролитные изменения, у таких людей высока вероятность возникновения нарушений сердечного ритма.
Во-вторых, у этих пациентов часто происходят гормональные изменения, в частности, провоцирующие гипертензию.
Опасные нарушения сердечного ритма
За последние годы значительно возросло количество людей с фибрилляцией предсердий, или мерцательной аритмией. При этих состояниях две основные опасности: тромбоэмболические осложнения и сердечная недостаточность.
Сердце работает так: предсердие сократилось, выбросило кровь, потом желудочек, а дальше кровь пошла в организм. Когда возникает нарушение ритма, предсердие перестает одномоментно сокращаться, возникают хаотичные подергивания. И часть выброса крови не происходит, это снижает ударный объем, единовременный выброс крови примерно на треть, а это достаточно существенный объем.
Получается, что сердце перекачивает намного меньше крови, она застаивается, и это может запустить процесс сердечной недостаточности по длинному механизму. Сердечная недостаточность влечет снижение переносимости нагрузки, быструю утомляемость, появление одышки, как крайний вариант – появление отеков. В итоге значительное ухудшение качества жизни и в перспективе снижение продолжительности жизни.
При неодномоментном сокращении предсердия создаются условия для формирования внутрисердечных тромбов. Если фрагмент такого тромба отрывается он с током крови может попасть в сосуды мозга и вызвать инсульт.
Влияние частоты пульса на продолжительность жизни и здоровье
Частота сердечных сокращений активно обсуждается мировым медицинским сообществом последние 10 лет. На сегодняшний день уже доказанный факт, что избыточная частота сердечных сокращений (высокий пульс в покое) – это отрицательный фактор. Чем реже бьется сердце, тем лучше.
Сейчас нормой считается пульс в спокойном состоянии в диапазоне 55-80 ударов в минуту. Больше 80 – это уже многовато. Кстати, раньше верхняя граница нормы была 90, сейчас считается, что лучше иметь пульс до 80 ударов в минуту.
Почему бьется сердце / есть ли у сердца конечный ресурс
В сердце человека существуют определённые клетки, у которых спонтанно возникает потенциал действия: электрический процесс, который приводит к так называемой реполяризации мембраны – это продуцирует электрический импульс, который потом распространяется по сердцу, от этих клеток, доходит до мышц и дает им команду сокращаться.
Центральная нервная система и мозг могут в силу определенных своих влияний, выработки активных веществ, например, адреналина, регулировать частоту сердечных сокращений. Мы волнуемся: у нас учащенное сердцебиение, но изначально импульс к сердцебиению возникает в сердце. Это называется функцией автоматизма.
Существует несколько уровней автоматизма. Самые активные клетки у нас в синусовом узле: поэтому мы и называем нормальный сердечный ритм синусовым. Когда у нас нормально работает синусовый узел, он все нижележащие отделы сердечных сокращений разряжает. А если вдруг по каким-то причинам синусовый узел не работает, может возникнуть ритм в более низких отделах, только он будет более редким.
На сегодня существует такое мнение, что ресурс синусового узла ограничен определенным количеством импульсов. Отсюда и возникла гипотеза, что чем чаще сердце бьется, тем быстрее расходует ресурс и короче жизнь.
Изнашивает ли физическая нагрузка сердце и укорачивает ли жизнь
Нет, этого не происходит. Физическая тренированность наоборот позволяет в ежедневных жизненных ситуациях быстро восстанавливать пульс до спокойного. Для примера: нетренированный тучный человек после 5 минут быстрой прогулки может 15-20 минут и дольше восстанавливать пульс, а у спортсмена на эту уйдет 1-2 минуты, Представьте, что такая ситуация возникает каждый день несколько раз в день.
Физическая нагрузка полезна и желательна продолжительностью не менее получаса и ежедневно: лучше по полчаса 5 раз в неделю, чем один раз 3 часа.

Какая нагрузка на организм полезна, а какая – чрезмерна и вредит сердечно-сосудистой системе
Обычно мы говорим, что тренирующая нагрузка: это где-то 75-80% от субмаксимальной (расчет такой: максимальный пульс – это 220 минус возраст. Субмаксимальная частота – это 85% от максимальной). И вы можете смело выполнять нагрузку, которая вам дает такой пульс, – она будет для вас тренирующей, укрепляющей, развивающей.
В принципе, любые тренировки хороши, полезны, они позволяют развивать сердечно-сосудистую систему, чтобы она могла работать в экономном режиме. Тренирующими нагрузками являются не сверхвысокие и интенсивные, а как раз наоборот – монотонные и увеличивающиеся по длительности. Начинающим мы рекомендуем сначала ходить по дорожке обычным шагом, первый раз 10 минут, без наклона. Потом – 15 минут с той же скоростью, в дальнейшем надо нагружать себя не менее получаса и следить за пульсом. Не делайте «горки», увеличивайте длительность и монотонность нагрузки – это будет тренировать сердечную мышцу.
Источник: polonsil.ru
Комментарии (0)
{related-news}
[/related-news]