Как выглядит меланома: определяем заболевание самостоятельно
---
Рассказываем, какие признаки должны насторожить.

Freepik.com
22 мая отмечается День диагностики меланомы. Проект Здоровье Mail.ru напоминает, что это за заболевание, как его выявить и какие методы лечения применяются в наше время.
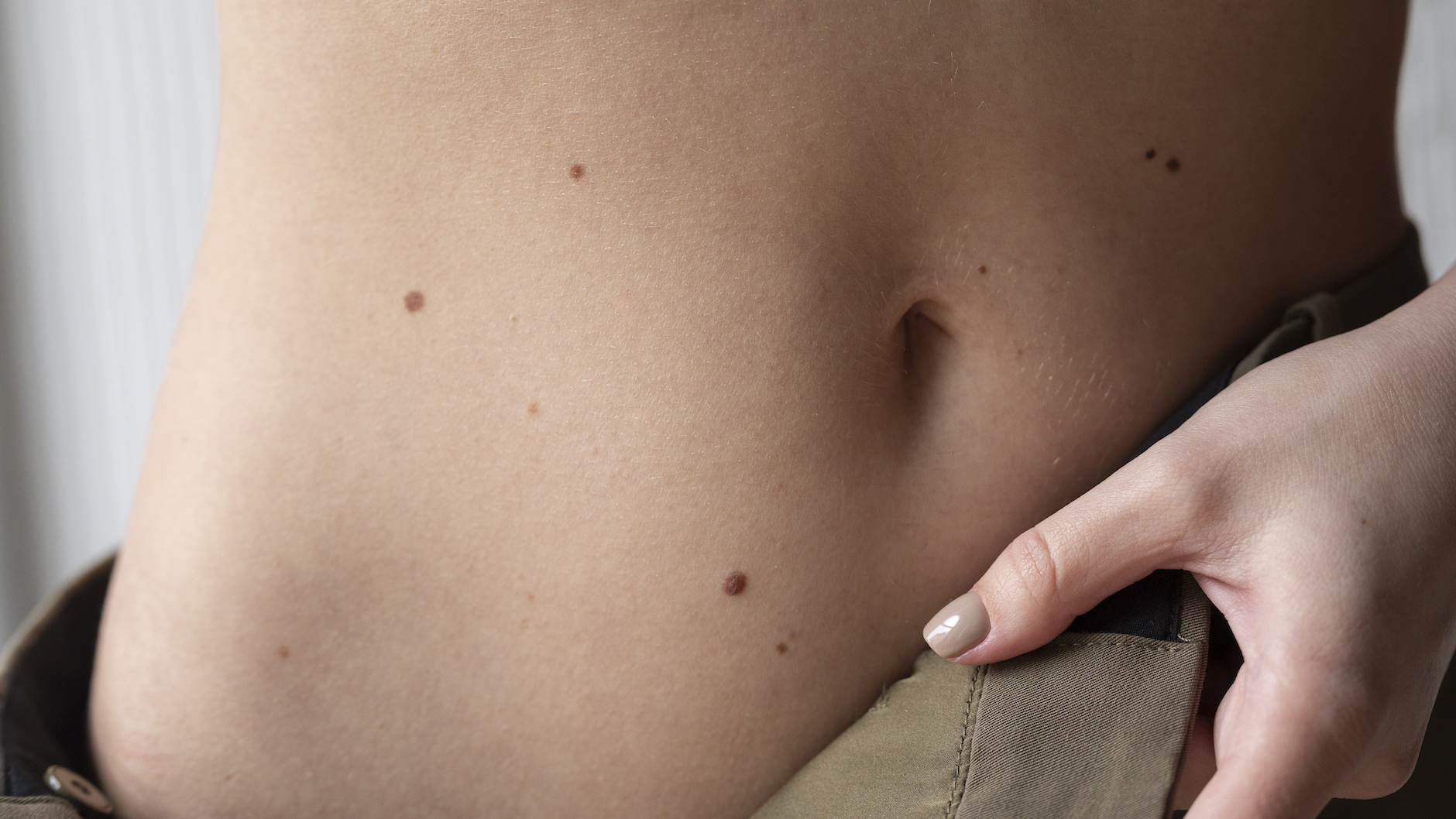
Большинство родинок безвредны. Они, как правило, имеют равномерную окраску, однородный коричневый или черный цвет и размер не более 6 мм в диаметре (не больше обычного ластика на простом грифельном карандаше).
Как проявляется рак кожи? Насторожиться стоит при появлении нового необычного невуса или патологическом изменении уже существующей родинки.
Считается, что наиболее эффективный метод профилактики и раннего выявления меланомы — это самодиагностика. Фонд исследований меланомы и Американское онкологическое общество подтверждают: 42% новых случаев рака на территории США можно было бы предотвратить или обнаружить на начальной стадии, если бы пациенты проводили ежемесячные самообследования и периодически посещали врача.
Что такое метод самодиагностики ABCDE?
Как выглядит меланома? ABCDE — это простая подсказка для того, чтобы легко запомнить тревожные признаки и отличить родинку от меланомы.
Технология ATBM для автоматического картирования всего тела основана на комбинации фотографии и цифровой дерматоскопии. Этот метод рекомендован ведущими мировыми врачами для наблюдения за пациентами с высоким риском развития меланомы.
Лечение
Хотя меланома считается одной из самых агрессивных форм рака кожи, многообещающие новые способы лечения способны улучшить качество жизни и увеличить выживаемость пациентов уже сегодня. Выбор метода терапии зависит от стадии заболевания, местоположения опухоли и общего состояния здоровья пациента.
Стадия 0 и I
Опухоли, обнаруженные на ранней стадии, затрагивают только верхние слои кожи, поэтому их лечат хирургическим путем. Обычно это единственное необходимое лечение.
Меланома in situ (стадия 0) локализуется в самом верхнем слое кожи (эпидермисе). Меланома I стадии характеризуется проникновением во второй слой кожи (дерму). В таких случаях хирург удаляет опухоль, захватывая немного окружающей здоровой ткани. Площадь удаляемой нормальной кожи зависит от толщины и расположения опухоли. После операции проверяют края, чтобы убедиться, что на теле не осталось раковых клеток.
Если меланома имеет толщину 1 мм и более или при наличии других неблагоприятных факторов, одновременно с операцией выполняется также биопсия сторожевого лимфатического узла.
По результатам биопсии определяют стадию меланомы.
II стадия
Поскольку риск распространения на местные лимфатические узлы выше при меланоме II стадии, биопсия сторожевого лимфатического узла часто рекомендуется в дополнение к операции по удалению исходной опухоли.
После операции назначают дополнительное лечение, зачастую иммунотерапию или лучевую терапию, чтобы снизить вероятность рецидива.
Стадия III и стадия IV
На III и IV стадиях меланома может метастазировать, что значительно затрудняет лечение. Но иммунотерапевтические и таргетные препараты, разработанные в последние годы, дают положительные результаты.
У пациентов с меланомой III стадии теперь есть варианты дополнительного или адъювантного лечения — лекарства, которые повышают эффективность хирургического вмешательства с целью предотвращения или отсрочки рецидива и увеличения выживаемости, в идеале — полного излечения.
Пациентам с IV стадией может быть назначено несколько вариантов лечения. Если один из них оказывается неэффективным или перестает работать, используют другой. Все эти методы работают, уменьшая опухоли и останавливая или замедляя прогрессирование болезни, чтобы продлить жизнь на месяцы или годы.
Иммунотерапия
Использование лекарств для стимуляции иммунной системы пациента с целью уничтожения раковых клеток привело к значительному прогрессу в лечении пациентов с меланомой. Иммунотерапия активизирует способность организма бороться с меланомой и другими видами рака, для этого используются синтетические версии белков естественной иммунной системы, которые атакуют опухоли.
Таргетная терапия
Таргетная терапия использует лекарства и другие агенты для атаки меланомы, подавляя действие дефектных генов и молекул, включая BRAF и MEK, которые способствуют ускорению роста опухоли и распространению раковых клеток. В случае успеха эти методы лечения останавливают или замедляют прогрессирование заболевания и помогают пациентам жить дольше.
Химиотерапия
Химиотерапия — это системный подход к лечению с использованием определенных лекарств, которые либо убивают раковые клетки, либо тормозят их размножение. Поскольку на сегодня иммуно- и таргетная терапии дают значительно лучшие результаты, химиотерапия используется все реже.
Лучевая терапия или Гамма-нож
Радиация редко используется для лечения первичной опухоли меланомы, но может использоваться для лечения меланом, которые метастазировали в мозг или другие отдаленные участки, чтобы уменьшить опухоль и боль, повысить качество жизни пациента.
Радиация — это локализованное лечение, при котором высокоэнергетические рентгеновские лучи проникают в опухоли и разрушают их или препятствуют их росту.
Основоположником радиохирургии считается шведский нейрохирург Ларс Лекселл. Его идеи воплотились в Гамма-ноже — специальной установке для лечения метастазов и патологий головного мозга. Первую радиохирургическую операцию провели еще в 1960 году. А в 1992 году Джон Адлер, ученик Ларса Лекселла, модифицировал Гамма-нож и создал Кибер-нож. В настоящее время сфокусированное излучение высокой интенсивности Кибер-ножа успешно нейтрализует новообразования и применяется для лечения опухолей головного и спинного мозга, головы, шеи и кожи.
А что дальше?
После окончания курса противоопухолевой терапии, начинается этап восстановления и контроля. Отныне пациент нуждается в постоянном наблюдении: регулярные осмотры онкологов, рентген грудной клетки, компьютерная томография / ПЭТ или МРТ. В случае рецидива это поможет вовремя принять меры.
Также надо будет завести привычку проводить самообследование кожи, о котором мы говорили выше. Для пациента, который вышел в ремиссию, самодиагностика и контроль у онколога — пожизненная перспектива. Ведь любой, у кого была меланома, имеет значительно более высокий риск заболеть новым видом рака кожи.

Freepik.com
22 мая отмечается День диагностики меланомы. Проект Здоровье Mail.ru напоминает, что это за заболевание, как его выявить и какие методы лечения применяются в наше время.
Большинство родинок безвредны. Они, как правило, имеют равномерную окраску, однородный коричневый или черный цвет и размер не более 6 мм в диаметре (не больше обычного ластика на простом грифельном карандаше).
Как проявляется рак кожи? Насторожиться стоит при появлении нового необычного невуса или патологическом изменении уже существующей родинки.
Считается, что наиболее эффективный метод профилактики и раннего выявления меланомы — это самодиагностика. Фонд исследований меланомы и Американское онкологическое общество подтверждают: 42% новых случаев рака на территории США можно было бы предотвратить или обнаружить на начальной стадии, если бы пациенты проводили ежемесячные самообследования и периодически посещали врача.
Что такое метод самодиагностики ABCDE?
Как выглядит меланома? ABCDE — это простая подсказка для того, чтобы легко запомнить тревожные признаки и отличить родинку от меланомы.
- A (Asymmetry) — асимметрия. Большинство меланом асимметричны. Невусы неправильной формы могут представлять угрозу, поэтому если вы обнаружили у себя подозрительное образование, срочно обратитесь к врачу.
- B (Border) — граница. Границы меланомы часто бывают неровными с размытыми краями, в то время как обычные родинки имеют более четкие очертания.
- C (Color) — цвет. Насторожить должны родинки неоднородной окраски. В то время как доброкачественные родинки обычно имеют равномерный цвет, меланома может иметь разные оттенки коричневого или черного. По мере роста могут появляться также красные, белые или синие цвета. Редкие амеланотические меланомы вообще могут быть бесцветными.
- D (Diameter) — диаметр. Невус больше 6 мм в диаметре — тревожный признак. Но некоторые эксперты считают, что важно также обращать внимание на любые образования, независимо от их размера, которые темнее других.
- E (Evolving) — изменение. Любое изменение размера, формы, цвета невуса или подозрительные признаки, например кровоточивость, зуд или образование корок, могут быть потенциальными симптомами меланомы.
- Встаньте перед зеркалом в полный рост в хорошо освещенной комнате. Меланома может возникнуть не только на видимых участках кожи, поэтому не забудьте осмотреть спину и задние поверхности тела.
- Начните с осмотра кожи головы. Для этого разделите волосы на пряди с помощью щетки или фена.
- Далее перейдите к лицу и шее, не забывая про уши, нос и губы.
- Обязательно проверьте как верхнюю, так и нижнюю часть рук и ног.
- Для удобства вы также можете попросить вашего партнера или члена семьи проверить вам кожу головы и спину.
Технология ATBM для автоматического картирования всего тела основана на комбинации фотографии и цифровой дерматоскопии. Этот метод рекомендован ведущими мировыми врачами для наблюдения за пациентами с высоким риском развития меланомы.
Лечение
Хотя меланома считается одной из самых агрессивных форм рака кожи, многообещающие новые способы лечения способны улучшить качество жизни и увеличить выживаемость пациентов уже сегодня. Выбор метода терапии зависит от стадии заболевания, местоположения опухоли и общего состояния здоровья пациента.
Стадия 0 и I
Опухоли, обнаруженные на ранней стадии, затрагивают только верхние слои кожи, поэтому их лечат хирургическим путем. Обычно это единственное необходимое лечение.
Меланома in situ (стадия 0) локализуется в самом верхнем слое кожи (эпидермисе). Меланома I стадии характеризуется проникновением во второй слой кожи (дерму). В таких случаях хирург удаляет опухоль, захватывая немного окружающей здоровой ткани. Площадь удаляемой нормальной кожи зависит от толщины и расположения опухоли. После операции проверяют края, чтобы убедиться, что на теле не осталось раковых клеток.
Если меланома имеет толщину 1 мм и более или при наличии других неблагоприятных факторов, одновременно с операцией выполняется также биопсия сторожевого лимфатического узла.
По результатам биопсии определяют стадию меланомы.
II стадия
Поскольку риск распространения на местные лимфатические узлы выше при меланоме II стадии, биопсия сторожевого лимфатического узла часто рекомендуется в дополнение к операции по удалению исходной опухоли.
После операции назначают дополнительное лечение, зачастую иммунотерапию или лучевую терапию, чтобы снизить вероятность рецидива.
Стадия III и стадия IV
На III и IV стадиях меланома может метастазировать, что значительно затрудняет лечение. Но иммунотерапевтические и таргетные препараты, разработанные в последние годы, дают положительные результаты.
У пациентов с меланомой III стадии теперь есть варианты дополнительного или адъювантного лечения — лекарства, которые повышают эффективность хирургического вмешательства с целью предотвращения или отсрочки рецидива и увеличения выживаемости, в идеале — полного излечения.
Пациентам с IV стадией может быть назначено несколько вариантов лечения. Если один из них оказывается неэффективным или перестает работать, используют другой. Все эти методы работают, уменьшая опухоли и останавливая или замедляя прогрессирование болезни, чтобы продлить жизнь на месяцы или годы.
Иммунотерапия
Использование лекарств для стимуляции иммунной системы пациента с целью уничтожения раковых клеток привело к значительному прогрессу в лечении пациентов с меланомой. Иммунотерапия активизирует способность организма бороться с меланомой и другими видами рака, для этого используются синтетические версии белков естественной иммунной системы, которые атакуют опухоли.
Таргетная терапия
Таргетная терапия использует лекарства и другие агенты для атаки меланомы, подавляя действие дефектных генов и молекул, включая BRAF и MEK, которые способствуют ускорению роста опухоли и распространению раковых клеток. В случае успеха эти методы лечения останавливают или замедляют прогрессирование заболевания и помогают пациентам жить дольше.
Химиотерапия
Химиотерапия — это системный подход к лечению с использованием определенных лекарств, которые либо убивают раковые клетки, либо тормозят их размножение. Поскольку на сегодня иммуно- и таргетная терапии дают значительно лучшие результаты, химиотерапия используется все реже.
Лучевая терапия или Гамма-нож
Радиация редко используется для лечения первичной опухоли меланомы, но может использоваться для лечения меланом, которые метастазировали в мозг или другие отдаленные участки, чтобы уменьшить опухоль и боль, повысить качество жизни пациента.
Радиация — это локализованное лечение, при котором высокоэнергетические рентгеновские лучи проникают в опухоли и разрушают их или препятствуют их росту.
Основоположником радиохирургии считается шведский нейрохирург Ларс Лекселл. Его идеи воплотились в Гамма-ноже — специальной установке для лечения метастазов и патологий головного мозга. Первую радиохирургическую операцию провели еще в 1960 году. А в 1992 году Джон Адлер, ученик Ларса Лекселла, модифицировал Гамма-нож и создал Кибер-нож. В настоящее время сфокусированное излучение высокой интенсивности Кибер-ножа успешно нейтрализует новообразования и применяется для лечения опухолей головного и спинного мозга, головы, шеи и кожи.
А что дальше?
После окончания курса противоопухолевой терапии, начинается этап восстановления и контроля. Отныне пациент нуждается в постоянном наблюдении: регулярные осмотры онкологов, рентген грудной клетки, компьютерная томография / ПЭТ или МРТ. В случае рецидива это поможет вовремя принять меры.
Также надо будет завести привычку проводить самообследование кожи, о котором мы говорили выше. Для пациента, который вышел в ремиссию, самодиагностика и контроль у онколога — пожизненная перспектива. Ведь любой, у кого была меланома, имеет значительно более высокий риск заболеть новым видом рака кожи.
Источник: polonsil.ru
Комментарии (0)
{related-news}
[/related-news]